М.П. Потапнев¹, С.П. Лещук²
¹Белорусский государственный медицинский университет, г. Минск
²УЗ «9 городская клиническая больница г. Минска»
Трансфузиология №2, 2013
Резюме
В обзоре литературы авторы представили данные о трансфузионно-обусловленной иммуномодуляции (ТОИМ), возникающей у реципиента аллогенной донорской крови (АДК) и ее компонентов. Рассмотрены клинические проявления и последствия ТОИМ у пациентов кардиохирургического и некардиохирургического профилей, включающие повышение смертности, длительности пребывания в стационаре и необходимости искусственной вентиляции легких, частоты инфекционных осложнений, развитие мультиорганной недостаточности, тромбозов после гемотрансфузий. Показана связь проявления ТОИМ с объемом гемотрансфузий и компонентом перелитой крови (концентрата эритроцитов, концентрата тромбоцитов, свежезамороженной плазмы). В качестве индукторов ТОИМ проанализирована роль аллогенных лейкоцитов, апоптотических клеток и микрочастиц, растворимых HLA молекул, липидных медиаторов, цитокинов, растворимых молекул Fas и FasL. Подчеркнута роль сроков хранения компонентов крови до переливания пациентам, связь ТОИМ с формированием Th2-типа иммунного ответа. Описан комплекс мер профилактики развития ТОИМ, включающий использование кровосберегающих технологий лечения, приверженность рестриктивной тактике клинического применения АДК, проведение лейкодеплеции компонентов крови, сокращение сроков хранения до переливания реципиенту, замещение АДК фармакологическими лекарственными средствами.
Ключевые слова: аллогенная донорская кровь, трансфузионно-обусловленная иммуномодуляция, индукторы, лейкодеплеция, сроки хранения, рестриктивная тактика применения гемотрансфузий.
Введение Заместительное переливание аллогенной донорской крови (АДК) и ее компонентов широко используется в медицинской практике. Основным показанием для применения АДК (обычно в виде концентрата эритроцитов. КЭ) является анемический синдром. Всемирная Организация Здравоохранения (ВОЗ) определяет анемию как состояние, характеризующееся уровнем гемоглобина (Hb) в периферической крови ниже 130 г/л (гематокрит, Ht < 39%) для взрослых мужчин и Hb < 100 г/л (Ht < 36%) для взрослых небеременных женщин [1]. Выделяют несколько степеней анемии, определяющие различную тактику гемотрансфузионной терапии (табл. 1).
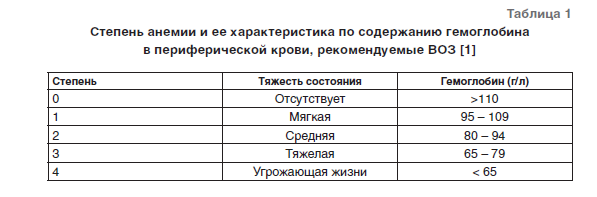
Существуют две основные тактики применения АДК. Либеральная тактика предполагает применение КЭ при уровне Hb 100 г/л и менее, а рестриктивная/ ограничительная – при уровне Hb 70 г/л и менее. По современным представлениям, переливание АДК несет с собой определенные риски для пациента, что обосновывает преимущества рестриктивной тактики применения компонентов крови [2–5]. Риск передачи возбудителей инфекционных заболеваний с переливаемой кровью за последние 25–30 лет снизился в 1000 раз [6–8]. Все более актуальными становятся неинфекционные осложнения переливания АДК (табл. 2) [2, 4, 7, 9]. Основной источник посттрансфузионных осложнений – это переливание неназначенной крови («не того компонента крови» или «не тому пациенту»), что составляет до 75% всех серьезных осложнений гемотрансфузий, а риск переливания крови, несовместимой по системе АВ0, составляет 1: 12 000–1: 38 000 перелитых доз КЭ [10, 11].
Риск смерти, связанный с переливанием АДК, составляет в США 1,0–1,2 на 100 000 реципиентов, риск серьёзных посттрансфузионных осложнений – 0,1% переливаний КЭ и 0,04% переливаний концентрата тромбоцитов (КТ) [11]. При соблюдении современных технологий заготовки, обследования и обработки донорской крови неинфекционные осложнения гемотрансфузий встречаются в 10 000 раз чаще, чем инфекционные [4]. Большинство из них развиваются в отдаленные сроки и могут привести к смертельных исходам [10].

Среди иммуно-обусловленных осложнений гемотрансфузий за последнее время все большее внимание привлекает трансфузионно-обусловленная иммуномодуляция, которая не прямо, но косвенно влияет на заболеваемость и смертность реципиентов АДК. Трансфузионно-обусловленная иммуномодуляция (ТОИМ; transfusion-related immunomodulation/ TRIM; transfusion-related immune suppression, transfusion-induced immunomodulation, transfusion immunomodulation) – это иммуносупрессия, которая развивается у реципиента в результате переливания АДК, ее компонентов.
Клинические проявления и последствия ТОИМ
Классически ТОИМ рассматривается как подтвержденное лабораторными тестами подавление иммунитета, последовавшее после переливания АДК, или клинические эффекты, которые могут быть расценены как иммуносупрессия в результате переливания АДК, включающие: удлинение сроков приживления пересаженной аллогенной почки, по- вышенный риск возврата удаленной опухоли или постоперационных бактериальных инфекций, повышенная краткосрочная (до 3-х месяцев) смертность, активация эндогенных инфекций (вызванные цитомегаловирусом или вирусом иммунодефицита, ВИЧ человека) у пациентов, получивших трансфузии АДК по сравнению с пациентами, не получавшими трансфузии АДК. Известна также связь ТОИМ со снижением частоты обострений болезни Крона, ускорением прогрессии ВИЧ-инфекции, увеличением частоты постоперационных осложнений онкологических заболеваний, снижением частоты самопроизвольных абортов [12–18]. Наиболее часто упоминаемым и доказанным клиническим последствием ТОИМ, возникшей в результата применения АДК (в 50% случаев) в периоперационный период, считается повышение уровня смертности у кардиохирургических пациентов [3, 4, 16, 19, 20]. Общехирургические пациенты (исключая кардиохирургических) [21], а также пациенты многопрофильной клиники [22], получавшие во время операции даже 1–2 дозы лейкодеплецированного КЭ (здесь и далее этот термин используется для обозначения эритроцитов, обедненных лейкоцитами методом фильтрации до уровня 1 х 106/дозу) или нелейкодеплецированного КЭ, имели доза-зависимое повышение риска смерти, а также инфекционных осложнений (пневмонии, сепсис и другие) по сравнению с пациентами, не получавшими КЭ. Это связывают прежде всего с тем, что сама хирургическая операция вызывает иммуносупрессию [23, 24]. Гемотрансфузии (до 50–75% компонентов крови переливается интраоперационно) являются дополнительным фактором, который влияет на длительность и результаты лечения.
Анализ проведенных клинических испытаний показал, что в большинстве случаев переливание КЭ выступало в качестве независимого фактора риска 30-дневной летальности кардиохирургических пациентов [3, 4]. 1-летняя выживаемость кардиохирургических пациентов была в 5 раз выше, а их 5-летняя выживаемость оставалась выше (на 60%), если АДК не переливали. Возраст (пожилой), тяжесть заболевания, сопутствующие заболевания легких и сосудов, предоперационная анемия (Hb<100,0 г/л), низкий индекс массы тела, женский пол, длительность операции (для 1-летней выживаемости) также входили в перечень факторов, достоверно снижающих выживаемость. Как КЭ (доза-зависимо), так и другие компоненты крови или их сочетание вызывали снижение выживаемости пациентов [19].
Даже при выраженной анемии (Hb <70 г/л, Ht < 21%) переливание АДК в 6 раз увеличивало риск 30-дневной летальности кардиохирургических пациентов, связанной с повышением частоты инфекционных осложнений, инфаркта миокарда, инсульта, почечной недостаточности [25]. Среди осложнений, вызванных переливанием АДК у кардиохирургических пациентов, D.Gerber [20] выделил в первую очередь кардиологические: инфаркт миокарда, фибрилляция предсердий, ишемия миокарда, дисфункция левого желудочка, что связывают с повышением вязкости крови, снижением уровня оксида азота, повышением уровня свободных радикалов. Легочные осложнения гемотрансфузий включали TRALI и циркуляторную перегрузку, что приводило к развитию острого респираторного дистресссиндрома (ОРДС), необходимости (более длительной) искусственной вентиляции легких (ИВЛ). Инфекционные осложнения были доза-зависимыми от объема перелитой АДК (в том числе лейкодеплецированного КЭ) и включали сепсис, (постоперационные) пневмонии, инфицирование операционной раны. Почечные и неврологические нарушения (тяжелая вазоплегия), длительное заживление операционной раны, снижение качество жизни кардиохирургических пациентов наблюдались при переливании 4 доз КЭ. Выявленные нарушения наблюдались после переливания как КЭ, так и КТ и/или свежезамороженной плазмы (СЗП).
Не только объем перелитой АДК, но и сроки хранения и лейкодеплеция КЭ влияют на развитие посттрансфузионных осложнений. Так, G. Crescenzi и . [26] обратили внимание на то, что у пациентов, перенесших операцию кардиопульмонального шунтирования (и других кардиохирургических пациентов), переливание КЭ, хранившегося более 14 дней, приводило к повышенной (по сравнению с хранением менее 14 дней) госпитальной летальности, более длительному использованию ИВЛ, повышенной частоте развития по- чечной недостаточности, септицемии или сепсиса, мультиорганной недостаточности (МОН). Y. Bilgin и . [27] показали, что переливание нелейкодеплецированного КЭ доза-независимо вызывало повышение смертности кардиохирургических пациентов и до- за-зависимо – повышение продолжительности пребывания в отделении реанимации и интенсивной терапии (ОРИТ) и частоты постоперационных инфекций по сравнению с нелейкодеплецированным КЭ. Переливание СЗП было ассоциировано с увеличением смертности от всех причин, риска развития МОН, но не влияло на сроки пребывания на аппарате ИВЛ.
Переливания КТ было ассоциировано с увеличением смертности пациентов с постоперационными инфекционными осложнениями. T. Goncales с . [22] выявили увеличение в 4 раза длительности пребывания в стационаре пациентов многопрофильно- го центра, получавших гемотрансфузии, по сравнению с пациентами, не получавшими АДК. Факторами высокого риска смертности пациентов были пребывание в ОРИТ, возраст 75 лет и более, переливание компонентов крови (КТ > СЗП > криопреципитат > КЭ). Наши исследования [28] показали увеличение длительности пребывания в стационаре кардиохирургических пациентов, получавших во время проведения высокотехнологичных операций 5–10 доз КЭ, по сравнению с теми, кто получил 1–2 или 3–4 дозы КЭ. B. Dixon и . [29] считают, что нет прямой связи между переливанием АДК и уровнем смертности кардиохирургических пациентов.
Ведущим фактором риска смерти они определили объем дренажной жидкости, который достоверно был связан с объемом АДК, перелитой пациенту. J.Sanders и . [30] наблюдали доза-зависимое от объема гемотрансфузий удлинение сроков постоперационного пребывания в стационаре кардиохирургических пациентов. При этом каждый дополнительный день хранения КЭ более 14 дней повышал на 7% риск (новых) почечных осложнений гемотрансфузий. В то же время L. van de Watering [31] считает дискутабельными данные о влиянии сроков хранения КЭ на длительность стационарного лечения пациентов, полученные при использовании унивариантного метода анализа, так как при мультивариантном анализе эта связь часто не подтверждается. У пациентов некардиохирургического профиля (75 лет и более) после операции замены тазобедренного или коленного суставов на основе мультивариантного анализа ведущей причиной смерти и инфаркта миокарда было наличие сопутствующих заболеваний, а при унивариантном анализе факторы риска смерти включали интраоперационное переливание КЭ (в меньшей степени – дооперационное переливание КЭ или интраоперационное переливание других компонентов крови) [32]. У пациентов с закрытой черепномозговой травмой факторами риска смертельного исхода были возраст, уровень Hb < 80 г/л, общий объем перелитой АДК [33], но не переливание плазма-содержащих компонентов крови. При этом каждая перелитая доза СЗП снижала на 2,9% риск смерти в первые 48 часов терапии, но повышала на 2,1% риск развития МОН и на 2,5% – риск развития ОРДС. Каждая перелитая доза криопреципитата снижало риск развития МОН на 4,4% [34].
Анемия пациентов при хронических заболеваниях развивается в ответ на длительный патологический (воспалительный) процесс и обычно бывает мягкой (Hb > 100 г/л) или средней (Hb = 85–100 г/л). Вопрос ее лечении дискутабелен, так как некоторые авторы считают ее защитной реакцией, связанной со снижением уровня железа в организме, который токсичен и способствует росту микроорганизмов, а также с разжижением крови и снижением уровня тромбоцитов, что способствует улучшению микрциркуляции и снижению тромбообразования [35]. Коррекция такой анемии гемотрансфузиями сопровождается осложнениями и увеличением риска смерти, особенно при мягкой и сред- ней анемии. В то же время пациентам с глубокой анемией (Hb< 70 г/л) переливание АДК жизненно необходимо [35–37].
У пациентов с тяжелыми травмами (9–14 баллов по шкале ISS) переливание КЭ в 4,5 раза повышало (доза-зависимо) частоту осложнений и в 2,7 раза – длительность пребывания в стационаре [38]. Перечень осложнений, связанных с переливанием КЭ, включал тромбоз глубоких вен, легочную недостаточность, пневмонии, эмболии легочных артерий, выпот, раневые инфекции, инфекциимочевыводящих путей, септицемии, инфаркт миокарда, сердечную аритмию, почечную недостаточность, цереброваскулярные кровоизлияния.
У пациентов с травмами как переливание КЭ, так и СЗП или КТ практически в равной степени вызывало повышение в 3 раза риск инфекционных осложнений (в первую очередь – со стороны легких), в 2 раза – удлинение срока пребывания в стационаре, длительности пребывания на аппарате ИВЛ, уровня госпитальной летальности. При этом переливании каждой дозы СЗП повышало риск смерти на 3,5%, но он был ниже, чем при переливании КЭ [39]. Синдром системного воспалительного ответа (ССВО), который развивается у 3,6% пациентов после хирургического вмешательства, в 13,5 раз повышает риск смерти. У хирургических пациентов при интраоперационном переливании 1–2 доз КЭ ССВО развивался в 4 раза, а при переливании более 8 доз КЭ – в 8 раз чаще, чем у пациентов без гемотрансфузий. При этом чаще наблюдались и другие осложнения: сердечная, легочная, почечная недостаточности; тромбоз глубоких вен; инфицирование операционной раны [40]. При пересадке правой доли печени у пациентов переливание 6 доз КЭ и более в течение 24 часов с начала операции увеличивало срок пребывания в ОРИТ и частоту инфекционных осложнений, снижало уровень 1- и 5 -летней выживаемости по срав- нению с пациентами, которым перелили менее 6 доз КЭ [41]. Частота постоперационных осложнений у пациентов после проведения резекции желудка, получавших трансфузии лейкодеплецированного КЭ, а также СЗП и КТ, достоверно повышалась по сравнению с пациентами без переливания АДК [42]. Авторы отмечают дополнительный (к КЭ) иммуносупрессорный эффект переливания СЗП и СЗП+КТ, что связывают с наличием в их составе биологически активных факторов тромбоцитов. На достоверную доза-зависимую связь переливания СЗП с повышением риска развития МОН, ОРДС, легочных инфекционных осложнений у пациентов различных категорий (+ смертности и тромбоза сосудов у детей) указывают S.Pandey и G.Vyas [43]. Пациенты с травмами, которым переливали КЭ более 27 дней хранения, имели увеличение в 2 раза частоты развития МОН и уровня госпитальной летальности по сравнению с пациентами, получавшими КЭ менее 27 дней хранения. Другими факторами, влиявшими на госпитальную летальность, были возраст пациентов, степень тяжести, глубина коматозного состояния [44]. У детей с травмами переливание КЭ повышало уровень общей смертности (при унивариант- ном анализе), количество дней пребывания в ОРИТ и на ИВЛ [45]. Авторы связывают влияние переливания КЭ на раннюю смерть с нарушением свертывания крови и кровоизлияниями, в более поздние сроки – из-за иммуномодулирующего действия перелитого КЭ. Несмотря на широкое использование КЭ и КТ в терапии онкологических пациентов, использование гемотрансфузий при оперативном лечении пациентов с ге- патокарциномой увеличивал риск рецидива заболевания [46]. Периоперативное применение КЭ (в среднем – 2 дозы на пациента) было ассоциировано (при мультивариантном анализа) с более частым рецидивом рака мочевого пузыря, снижением уровня 5-летней общей выживаемости пациентов [47]. В наших исследованиях увеличение объема переливания КЭ при проведении высокотехнологичных оперативных вмешательств сопровождалось увеличением длительности пребывания онкологических пациентов в стационаре [48].
Имеются и другие исследования, указывающие на достоверную связь повышения уровня смертности и частоты осложнений у пациентов при использовании гемотрансфузий, в то же время существует мнение о том, что данные последствия связаны с тяжестью состояния пациента, потребовавшего переливания АДК и ее компонентов.
Механизмы развития ТОИМ
В настоящее время нет единой теории, объясняющей иммуномодулирующее действие переливания АДК. Поэтому нами представлены основные известные представления о механизмах, которые могут быть связаны с теми или иными клиническими проявлениями ТОИМ. Выделяют следующие нарушения в иммунной системе реципиента как результат ТОИМ перелитой АДК или ее компонентов (табл.3)

Лейкоциты
Наличие лейкоцитов в переливаемой АДК является наиболее весомой причиной ТОИМ у реципиентов [13, 17]. Претрансплантационное переливание КЭ донора обеспечивает дли- тельное приживление пересаженной аллогенной почки, а удаление мононуклеарных клеток (МНК) из КЭ фильтрацией снижает этот эффект [49]. В экспериментах на кроликах переливание крови способствовало росту (метастазированию) опухоли у реципиентов в следующей последовательности: аллогенная нелейкодеплецированная кровь > кровь, лейкодеплецированная перед переливанием > кровь, лейкодеплецированная перед хранением > аутологичная кровь [50]. K. Lannan и соавт. [18] подчеркивают, что лейкодеплеция (при которой методом фильтрации при заготовке компонентов крови удаляется 99,9% всех лейкоцитов) позволяет снизить на 1% смертность прооперированных пациентов, на 2% – частоту посттрансфузионной лихорадки, на 2% – потребность в антибиотиках у реципиентов, получавших лейкодеплецированную по сравнению с нелейкодеплецированной АДК. Лейкодеплеция позволяет значительно снизить частоту фебрильных трансфузионных реакций негемолитического типа, которые встречаются в среднем 1 на 20 переливаний КТ и 1 на 330 переливаний КЭ [7, 18]. Благотворный эффект удаления лейкоцитов путем фильтрации (или отмывания) связывают со снижением выделения ими медиаторов, накапливающихся при хранении компонента крови (табл. 4). Наиболее важна лейкодеплеция КЭ (проводимая при заготовке крови) для пациентов, получаюших более 6 доз КЭ, и педиатрических пациентов [18]. Переливание лейкодеплецированнного КЭ снижает (по сравнению с нелейкодеплецированным) уровень смертности и длительность пребывания в стационаре кардиохирургических пациентов [27], а также (на 50%) риск инфекционных осложнений у общехирургических пациентов [51]. В то же время лейкодеплеция не отменяет ТОИМ (в виде повышения частоты инфекционных осложнений) при переливании АДК кардиохирургическим, онкологическим и пациентам с операциями на желудочно-кишечном тракте [13]. При переливании 5–6 доз лейкодеплецированного или нелей- кодеплецированного КЭ пациентам с травмами не было выявлено отличий в сроках их пребывания в стационаре и пребывания в ОРИТ, длительности применения ИВЛ, частоте развития ОРДС, развития МОН, частоте инфекционных осложнений, уровню смертности [52].
Растворимые молекулы HLA
Важным механизмом формирования ТОИМ является циркуляция в кровотоке реципиента в большом количестве аллогенных растворимых молекул HLA класса I лейкоцитарного происхождения при переливании АДК. Захват их дендритными клетками реципиента создают состояние антиген-специфической (и антиген-неспецифической) анергии и микрохимеризма [13]. Растворимые молекулы HLA класса I и класса II выделяются в процессе хранения АДК в супернатантную плазму и при переливании способны вызывать апоптоз соответственно аллореактивных цитотоксических СD8+Т клеток и CD4+ Т клеток-хелперов реципиента, а также блокировать распознавание ЕК клетками реципиента молекул HLA класса I на поверхности клеток-мишеней [53, 54]. При хранении нелейкодеплецированного КЭ количество растворимых молекул HLA класса I возрастает в течение 5 дней в 10 раз.
Активационно-индуцированный апоптоз Т-лимфоцитов
Апоптотическая гибель активированных Т-лимфоцитов опосредуется через поверхностные Fas-рецепторы [55]. Она рассматривается в качестве ведущего механизма формирования толерантности и состояния иммуносупрессии при переливании АДК, содержащей в супернатантной плазме растворимый Fas лиганд (sFasL), количество которого возрастает при хранении КЭ [13, 17, 53, 54].
Индукция цитокинов
Ряд авторов [13, 15, 17] указывают на развитие у реципиента в результате переливании АДК Th2- типа иммунного ответа, который характеризуется повышением уровня интерлейкина (ИЛ)-10, ИЛ-4, ИЛ-5, но не ИЛ-2 или интерферона-гамма (ИНФ-γ). Сопряженное повышение продукции трансформирующего фактора роста-бета (ТРФ-β) и простагландина Е2 макрофагами реципиентов после гемотрансфузий вызывает подавление провоспалительного Th1-типа иммунного ответа [13]. Переливание пациентам с травмами 1–4 доз КЭ в течение 48 часов приводило к повышению в крови уровней проапототического sFasL,а также MCP-1 и MIF, снижению уровней ИЛ-2Rα, sE-селектина, FGF-2, tPAI-1. Переливание 5 и более доз КЭ в течение 48 часов приводило к повышению уровней ИЛ-6, ростовой фактор эндотелия сосудов (VEGF), MMP-9 [56].
Эффект (длительно) хранившейся крови
В процессе хранения компонентов крови до переливания клеточные компоненты крови подвергаются изменениям. Продолжительные сроки хранения КЭ вызывают снижение уровня оксигенации тканей реципиента после гемотрансфузии [57]. Это связано со снижением ζ-потенциала эритроцитов и биохимическими изменениями, накапливающимися в эритроцитах уже через 7 дней хранения [58–60]. Маркерами старения эритроцитов выступают сначала повышенная экспрессия CD108 (семафорина) и CD235 (гликофорина А), затем – повышение экспрессии фосфатидилсерина (ФС) и снижение экспрессии CD47 [31, 60]. При хранении КЭ и КТ в супернатантной плазме накапливаются биологически активные субстанции, которые при переливании влияют на реологию, гемостаз и иммунитет реципиента (табл. 4). Цитокины и sCD40L (sCD154) длительно хранившегося КЭ (более 28 дней) вызывают повышение температуры тела, озноб, легочные осложнения. Свободный Hb и липидные медиаторы (простагландины, изопростаны), которые аккумулируются в супернатанте КЭ и микрочастицах, вызывают в организме пациента активацию эндотелия кровеносных сосудов и тромбоцитов, тромбоз сосудов [61]. Находящиеся в супернатантной плазме sCD40L,VEGF, липидные медиаторы при переливании АДК могут вызвать TRALI [18, 62]. Неиммунную TRALI могут вызвать растворимые продукты хранения КЭ: свободный Hb, железо, оксид натрия, микрочастицы [63]. Супернатантная плазма КЭ, хранившегося 35 дней, и содержащийся в ней белок убиквитин (ubiquitin), выделяемый при разрушении клеточных элементов, стимулируют образование Th2-клеток и подавляют образование Th1-клеток [64].
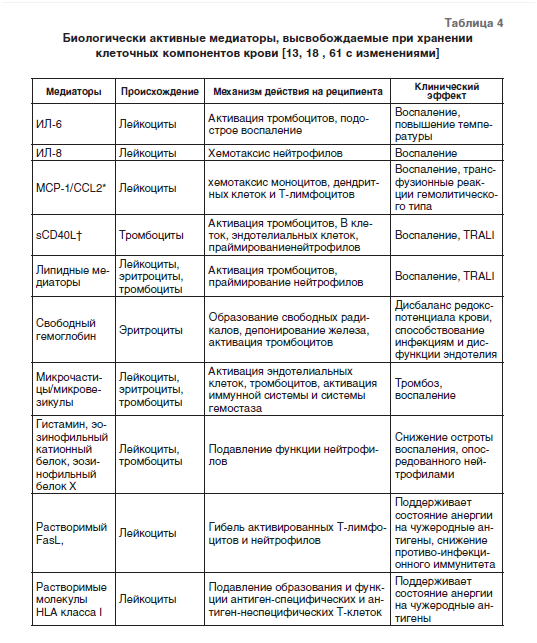
В супернатантной плазме хранившихся 42 дня лейкодеплецированного или нелейкодеплецированного КЭ выявляются ростовые факторы, вызывающие рост опухолевых клеток: ангиогенин, эпидермальный ростовой фактор (EGF), тромбоцитарный ростовой фактор ВВ (PDGF-BB) [65]. Микрочастицы (микровезикулы, эктосомы, экзосомы, микроагрегаты),которые являются результатом деградации (преимущественно апоптоза) клеточных элементов крови, нака- пливаются в супернатантной плазме при хранении. Они участвуют в процессах гемостаза, воспаления, тромбоза [44, 66–68]. При хранении КТ в течение 5 дней количество микроча- стиц тромбоцитарного происхождения увеличивается в 2 раза, а количество микрочастиц лейкоцитарного или эритроцитарного происхождения остается стабильным в течение 14 дней [68]. P.Saas и . [69] определили, что основная часть микрочастиц в компонентах крови – из тромбоцитов, далее идут эритроциты, лейкоциты, эндотелиальные клетки. Ми- крочастицы, экспрессирующие ФС, как и ранние апоптотические клетки, при переливании АДК захватываются макрофагами или дендритными клетками (ДК) реципиента. Это при- водит к продукции ТРФ-β и других противовоспалительных цитокинов, образованию Т-регуляторных лимфоцитов (Treg), состоянию неотвечаемости макрофагов и дендритных клеток на TLR-опосредованную активацию (микробными продуктами). В отличие от таковых, поздние апоптотические клетки, образуемые ими микрочастицы с клеточными стенками из мембран внутриклеточных мембран, не экспрессирующих ФС, формируют Th17-тип иммунного ответа и образованием аутоантител. Некроз клеточных элементов при длительном хранении АДК является основой для формирования провоспалительного Th1-типа иммунного ответа реципиента. Хранение КЭ более 24-х суток приводит также к ускоренному клиренсу перелитых эритроцитов из кровотока реципиента в течение первых 24 часов. Ускоренный клиренс «старых» эритроцитов объясняют падением экспрессии на них CD47 молекул, связывающихся с ингибиторными KIR-рецепторами и предотвращающих эритрофагоцитоз макрофагами реципиента [31]. Хранение КЭ более 25 дней приводит также к повышению экспрессии ФС на эритроцитах, накоплению отмирающих эритроцитов, их фрагментов и микрочастиц, экспрессирующих ФС, обладающие прокоагулянтной активностью. Прокоагулянтная активность КЭ снижается при проведении лейкодеплеции (при заготовке крови) или ее отмывания в конце хранения [70]. При хранении КЭ в супернатантной плазме накапливаются также активированный С3а компонент комплемента, цитокины (ТРФ-β, но не ИЛ-6 и ФНО-α) и хемокины (RANTES) [31, 54, 59, 71]. В отличие от КТ, полученного из лейкотромбоконцентрата цельной крови, в КТ, полученном из плазмы, обогащенной тромбоцитами, при хранении в течение 5–6 дней в супернатанте повышались уровни ИЛ-8, ИЛ-6, ИЛ-1 и ТРФ-β, а при хранении аферезных тромбоцитов – ИЛ-8 и ТРФ-β. Проведение лейкофильтрации при заготовке КТ отменяло эффект повышения уровня цитокинов [72]. При хранении КЭ и КТ в супернатантной плазме накапливаются растворимые молекулы HLA класса I и sFasL, которые вызывают у реципиента соответственно состояние неотвечаемости и гибель активированных Т лимфоцитов, ЕК клеток, нейтрофилов. Лейкофильтрация КЭ и КТ перед хранением предотвращает накопление в супернатанте sFasL и снижение цитотоксичности ЕК клеток реципиента против клеток, инфицированных вирусом Эпштейна-Барр [13, 54]. Продукция ФНО-α моноцитами in vitro под действием бактериального липополисахарида (ЛПС) подавляется в присутствии эритроцитов, хранившихся в течение 14 или 21 дней, и их супернатантной плазмы, при этом продукция противовоспалительного ИЛ-10 сохраняется [73]. Микрочастицы эритроцитарного происхождения также подавляют продукцию моноцитами ФНО-α под действием бактериального ЛПС [67]. G. Ortolano и соавт. [54] считают, что ведущим механизмом анергии макрофагов, Т-клеточного иммунного ответа и снижения противоинфекционного иммунитета реципиента является попадание при переливании АДК большого количества апоптотических клеток. При этом в свежем КЭ в состоянии апоптоза находятся 15% лейкоцитов, к 14 дню хранения КЭ – 70% лейкоцитов, на 5-й день хранения КТ – 40–50% лейкоцитов. Лейкофильтрация значительно снижает биологические эффекты апоптотических клеток. Эффекты патогенредукции концентрата тромбоцитов и плазмы. Внедрение патогенредуцирующих технологий (ПРТ) обеспечило прогресс в обеспечение инфекционной безопасности АДК и ее компонентов за последние 5–8 лет [2, 3, 8]. Тем не менее, пока не известны все биологические и клинические эффекты их применения. Отсутствует ПРТ для КЭ – основного компонента крови для переливания. Показана частичная инактивация протеина S, антитрипсина и антиплазмина при сольвент-детергентной (С/Д) обработке плазмы, что не позволяет ее использовать при пересадки печени. В то же время при переливании плазмы, обработанной по С/Д технологии, у пациентов не встречается TRALI [3]. Обработка псораленом (Интерсепт) снижает активационный ответ тромбоцитов [74]. При хранении аферезных тромбоцитов, обработанных по технологии Интерсепт, появляются дополнительные иммуномодулирующие субстанции, снижающие образование ФНО-α моноцитами, стимулированными бактериальным ЛПС; усиливаются метаболические сдвиги в тромбоцитах, расцениваемые как ускоренное старение [62]. При хранении в течение 5 дней в КТ, обработанном псораленом (Интерсепт) или рибофлавином (Мирасол), наблюдаются снижение маркеров жизнеспособности и дополнительные биохимические изменения (более выраженной по части показателей для технологии Интерсепт) [75].
Меры по профилактике развития ТОИМ
E. Vamvakas и M.Blajchman [3] выделяют 6 основных стратегий снижения смертности при переливании АДК (табл. 5, пп. 1–6).

Основой профилактики ТОИМ является приверженность рестриктивной тактики клинического использования компонентов крови [2–4, 26, 37,78]. Обращается внимание на нецелесообразность (часто профилактического) переливания 1 дозы КЭ [40]. Упор делается на использование кровосберегающих технологий лечения, особенно в кардиохирургической практике [2, 3, 76, 77]. В ситуациях, требующих массивных гемотрансфузий (10 доз КЭ и более в течение 24 часов, или 4 дозы КЭ в течение 1 часа), важно соблюдение соотношения СЗП и КЭ как 1:2 во избежание развития коагулопатии, гипокальциемии, гиперкалиемии и осложений, связанных с ними (ОРДС, нарушения сердечного ритма и др.). Для снижения объемов переливания АДК таким пациентам рекомендуется поддерживать систолическое артериальное давление на уровне 90 мм ртутного столба и Hb крови – на уровне 70–90 г/л [10, 71, 78]. Дополнительное переливание КТ предотвращает осложнения массивной гемотрансфузии и циркуляторную перегрузку, возникающие с частотой 1:350 в результате избыточного применения гемотрансфузий у таких пациентов. Предпочтительно использование отдельных белков плазмы крови или их комбинаций (фибриноген, протромбиновый комплекс, криопреципитат, др.). Обсуждается использование свежезаготовленной цельной крови при массивных травмах как адекватно компенсирующей отдельные ее компоненты [71, 79]. Снижение при гемотрансфузиях достигаемого порога уровня Hb крови пациентов (с 118 до 105 г/л) оказалось эффектив- ным при проведении операций замены тазобедренного и коленного суставов [32]. Пациентам с сепсисом в первые 6 часов целесообразно проведение гемотрансфузий при Hb <100 г/л для повышения уровня насыщения кислородом крови (до Scv02 =70%), в последующем – проведение гемотрансфузий при Hb < 70 г/л (при стабильном состоянии сопутствующих заболеваний сердца) [80]. В то же время следует осторожно подходить к каждому назначению переливания КЭ септическим пациентам [5]. Для пациентов ОРИТ гемотрансфузии показаны при уровне Hb < 70 г/л или при уровне Hb < 80 г/л при нали- чии клинических признаков гипокcии (загрудинная боль, ортостатическая гипотензия, тахикардия, несмотря на переливание кристаллоидных и коллоидных растворов) [5]. При хронической анемии переливание КЭ всегда показано при уровне Hb < 60 г/л, редко показано при Hb > 100 г/л и является предметом выбора при Hb 60 –100 г/л [5]. При хронической почечной недостаточности (ХПН) желательно поддерживать (введением эритропоэтина) целевой уровень Hb около 110 г/л [36]. Лейкодеплеция АДК проводится только при заготовке крови (ее компонентов). В США и Западной Европе лейкодеплеция АДК в конце периода хранения перед переливанием пациенту не проводится [13]. Внедрение лейкодеплеции КЭ, которая повышает стоимость каждой заготовленной дозы крови на 20-30 долларов США, оправдывается снижением риска постинфекционных осложнений и смертности, длительности пребывания и ОРИТ и в больнице [18]. Применение дополнительного отмывания хранившихся КТ или КЭ солевыми растворами исключает такое серьезное осложнение гемотрансфузий как TRALI, которое может быть спровоцировано как нелейкодеплецированными, так и лейкодеплецированными компонентами крови [18]. Общепринятая тактика снижения потребности в АДК и рисков, связанных с ее переливанием, включает прием (по показаниям) препаратов железа, витамина В12, фолиевой кислоты, введение эритропоэтина, проведение аутогемотрансфузий [5, 37,77]. Введение эритропоэтина и гранулоцитарного колониестимулирующего фактора после трансплантации аутологичных гемопоэтических клеток пациентами с гемобластозами и лимфомами значительно снижает потребность в переливании КЭ и КТ [81]. В то же время использование ростовых факторов у онкологических пациентов создает дополнительный риск рецидива болезни из-за возможной стимуляции роста опухолевых клеток [82, 83]. Применение эритропоэтина у кардиохирургических пациентов, при ХПН, в педиатрической практике более обосновано [36, 83,84]. Применение аутологичной крови (КЭ), в том числе интраоперационной реинфузии крови, позволяет практически устранить развитие ТОИМ [13,77, 85]. В то же время, несмотря на ряд преимуществ аутологичной крови, использование АДК остается основой гемотрансфузионной терапии. При этом более безопасно использовать одногруппные (по системам АВ0 и Rh), а не универсальные (0 группы) компоненты крови [10]. Альтернативой применения АДК остается использование кровезаменителей на основе перфторуглеродистых соединений или гемоглобина [1].
Заключение
Гемотрансфузионная терапия широко используется в современной медицине прежде всего при проведении высокотехнологичной медицинской помощи. Качество гемотрансфузион- ной терапии постоянно растет как за счет использования новых технологий приготовления компонентов АДК, так и за счет внедрения новых протоколов их клинического применения. Как благотворный эффект гемотрансфузий, так и связанные с ними риски инфекционных и неинфекционных осложнений должны быть взвешены непосредственно лечащим врачом перед назначением переливания. АДК каждому пациенту.
